- 1. Globalni teret raka vrata maternice i izazovi probira
Rak vrata maternice i dalje je glavni globalni izazov za javno zdravstvo, unatoč tome što se uvelike može spriječiti učinkovitim probirom i ranom intervencijom. Prema Svjetskoj zdravstvenoj organizaciji (WHO), procijenjenih 662 000 novih slučajeva i 349 000 smrtnih slučajeva dogodilo se u svijetu u 2022. godini, što ga svrstava na četvrto mjesto među rakovima i četvrti vodeći uzrok smrtnosti povezane s rakom među ženama. Teret bolesti nesrazmjerno je koncentriran u zemljama s niskim i srednjim dohotkom (LMIC), gdje su stope incidencije i smrtnosti znatno veće nego u zemljama s visokim dohotkom. To je prvenstveno posljedica nedostatka visokokvalitetnih programa probira i učinkovitog otkrivanja i liječenja prekanceroznih lezija, što pogoršava:
-Nedostatak ili slaba infrastruktura za probirNedostatak pristupačnih, kvalitetnih usluga probira.
-Ograničenja resursaOgraničena laboratorijska infrastruktura, logistika hladnog lanca i pouzdana električna energija.
-Nedostatak radne snageNedostatak obučenog laboratorijskog i kliničkog osoblja.
-Kašnjenja i gubitak praćenjaVrijeme kašnjenja između uzimanja uzorka i dostupnosti rezultata, što dovodi do kašnjenja u kliničkom liječenju ili gubitka pacijenata iz praćenja [1].
2. Etiologija i molekularna osnova karcinogeneze vrata maternice
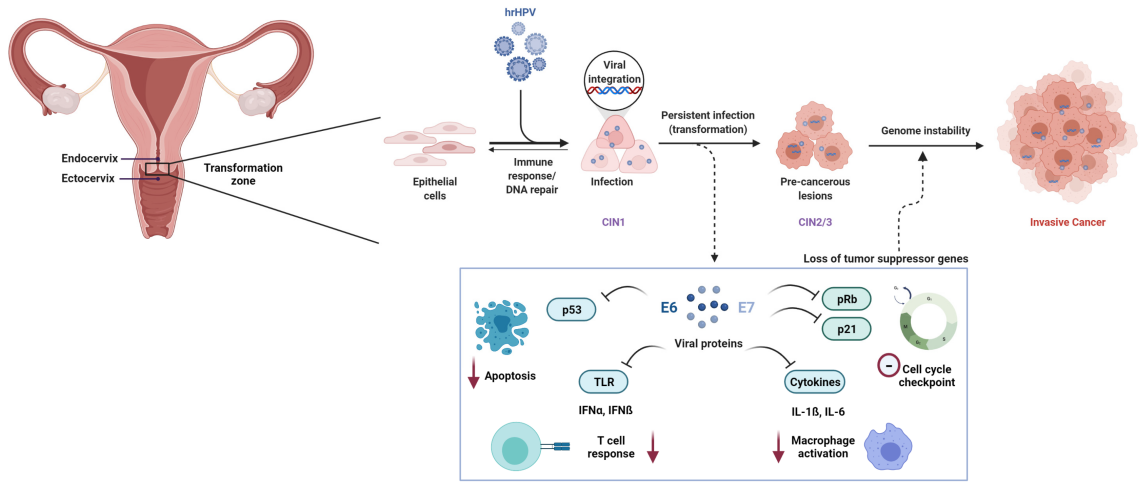
Uporna infekcija visokorizičnim humanim papiloma virusom (HR-HPV) nužan je uzrok raka vrata maternice. Među više od 200 identificiranih HPV genotipova, barem12 vrstaMeđunarodna agencija za istraživanje raka (IARC) klasificirala ih je kao kancerogene (Skupina 1).

Na molekularnoj razini, HPV-posredovana karcinogeneza prvenstveno je potaknuta virusnim onkoproteinima E6 i E7. E6 potiče razgradnju tumor supresorskog proteina p53, dok E7 funkcionalno inaktivira protein retinoblastoma (Rb), što rezultira disregulacijom staničnog ciklusa i malignom transformacijom.
3.Strategije probira koje preporučuje WHO
Svjetska zdravstvena organizacija preporučuje testiranje nukleinskih kiselina HPV-a (NAT) kao preferiranu primarnu metodu probira za prevenciju raka vrata maternice.
Opća populacija:NAT-ovi temeljeni na HPV DNA ili mRNA
Žene koje žive s HIV-om:NAT-ovi temeljeni na HPV DNA
Intervali probira:
Žene u dobi od 30 do 65 godina: Svakih 5 do 10 godina
Žene koje žive s HIV-om: Svakih 3-5 godina
U usporedbi s citološkim metodama, HPV testiranje pokazujeveća osjetljivosti pružasuperiorna negativna prediktivna vrijednost, što omogućuje dulje i isplativije intervale probira.
4.Profil ciljanog proizvoda WHO-a za testove probira na HPV
SZO je razvilaCiljani profil proizvoda (TPP)za testove za probir HPV-a namijenjene za upotrebu u decentraliziranim okruženjima s ograničenim resursima.[1]
Ključne karakteristike uključuju:
- Kompatibilnost sa samostalno prikupljenim uzorcima
- Detekcija višestrukih visokorizičnih HPV genotipova (≥12 tipova)
- Upravljanje od strane osoblja koje nije obučeno za rad u laboratoriju
- Rezultati dostupni unutar jednog kliničkog susreta
Ovi kriteriji podržavaju testiranje na mjestu pružanja zdravstvene zaštite i strategije „probira i liječenja“.
5.Potpuno automatizirana platforma za detekciju HPV-a visokog rizika
Macro & Micro-Testov AIO800 sustav pružapotpuno automatizirani tijek rada od uzorka do odgovoraintegriranjem ekstrakcije, amplifikacije i detekcije nukleinskih kiselina u skladu sa strategijama probira koje preporučuje WHO.

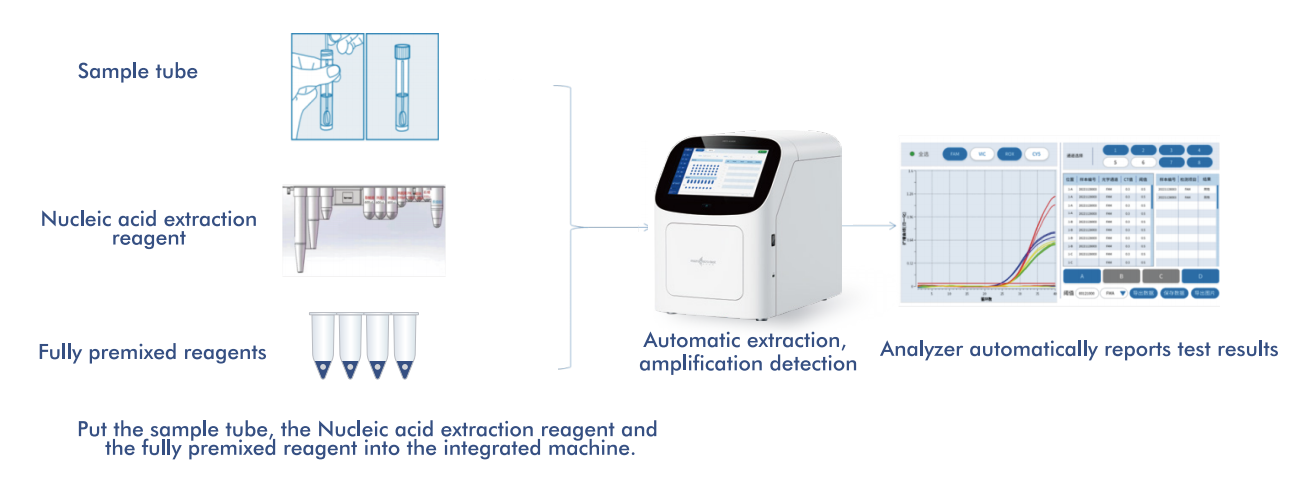
5.1 Automatizirani tijek rada od uzorka do odgovora
Platforma integrira ekstrakciju, amplifikaciju i detekciju nukleinskih kiselina u jedinstveni, zatvoreni sustav, što zahtijeva minimalnu intervenciju operatera. Ovaj dizajn:
- -Smanjuje ovisnost o specijaliziranom laboratorijskom osoblju
- -Minimizira varijabilnost procesa i rizik od kontaminacije
- -Omogućuje primjenu u decentraliziranim zdravstvenim ustanovama
Istovremeno, njegov kapacitet propusnosti podržava primjenu u centraliziranim laboratorijima, olakšavajući programe probira velikih razmjera.
5.2 Široka pokrivenost genotipizacijom
Sustav detektira 14 visokorizičnih tipova HPV-a, uključujući svih 12 kancerogenih tipova koje je klasificirao IARC (HPV16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 i 59), kao i HPV66 i HPV68.
Važno je da pružagenotipizacija specifična za tiprezultate, što omogućuje stratifikaciju rizika i preciznije kliničko liječenje.
5.3 Analitička osjetljivost i kliničke implikacije
S granicom detekcije od 300 kopija/mL, sustav je sposoban identificirati HPV infekciju niske razine koja doprinosi:
- -Ranije otkrivanje klinički relevantnih infekcija
- -Poboljšana negativna prediktivna vrijednost
- -Podrška za produžene intervale probira
5.4 Podrška za samouzorkovanje
Platforma je kompatibilna s obauzorci cervikalnog brisa i samoprikupljeni uzorci urinausklađivanje s preporukama WHO-a za rješavanje ključnih prepreka u prihvaćanju probira, uključujući:
- -Ograničen pristup zdravstvenim ustanovama
- -Sociokulturna ograničenja
Vrijeme objave: 27. ožujka 2026.
